糖尿病網膜症のお話
眼科
はじめに
 糖尿病網膜症は糖尿病の合併症の一つです。初期の段階では自覚症状が認められないことがほとんどですが、目の中で病気はどんどん進行し、放置すると失明になることもあります。早期に発見し治療を行なえば失明に至ることは少なくなりました。
糖尿病網膜症は糖尿病の合併症の一つです。初期の段階では自覚症状が認められないことがほとんどですが、目の中で病気はどんどん進行し、放置すると失明になることもあります。早期に発見し治療を行なえば失明に至ることは少なくなりました。
定期的に眼科を受診して検査を受けることが大切です。定期的に検査を受けなければ自覚症状なく進行する病気を見つけることは出来ません。
眼の構造〈図1〉と働き
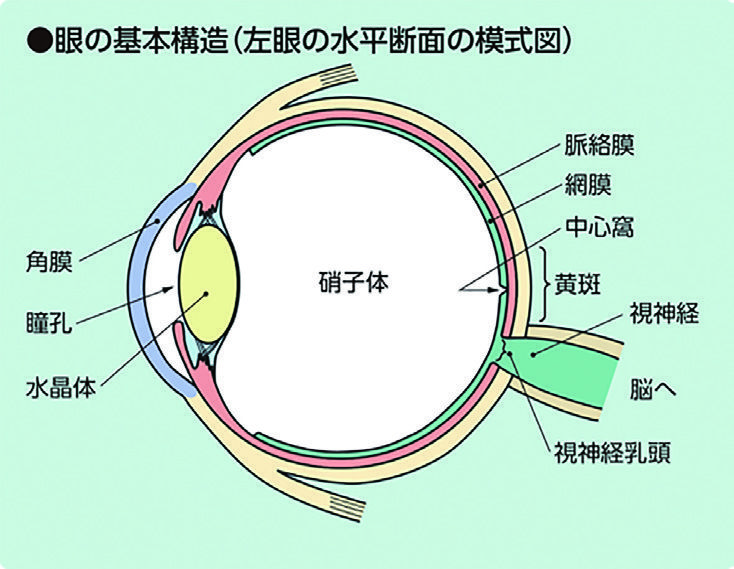 目に入った光は角膜、瞳孔、水晶体、硝子体を通って網膜の上に像を結びます。その情報は視神経を通じて脳に伝えられ、最終的には影像として認識されます。
目に入った光は角膜、瞳孔、水晶体、硝子体を通って網膜の上に像を結びます。その情報は視神経を通じて脳に伝えられ、最終的には影像として認識されます。
目に現れる糖尿病の影響
 増加する糖尿病の国内の糖尿病患者数は約1,000万人、予備軍を含めると約2,000万人になります。
増加する糖尿病の国内の糖尿病患者数は約1,000万人、予備軍を含めると約2,000万人になります。
糖尿病の合併症は腎臓、神経そして目に現れることが多く三大合併症と言われます。糖尿病にかかっている
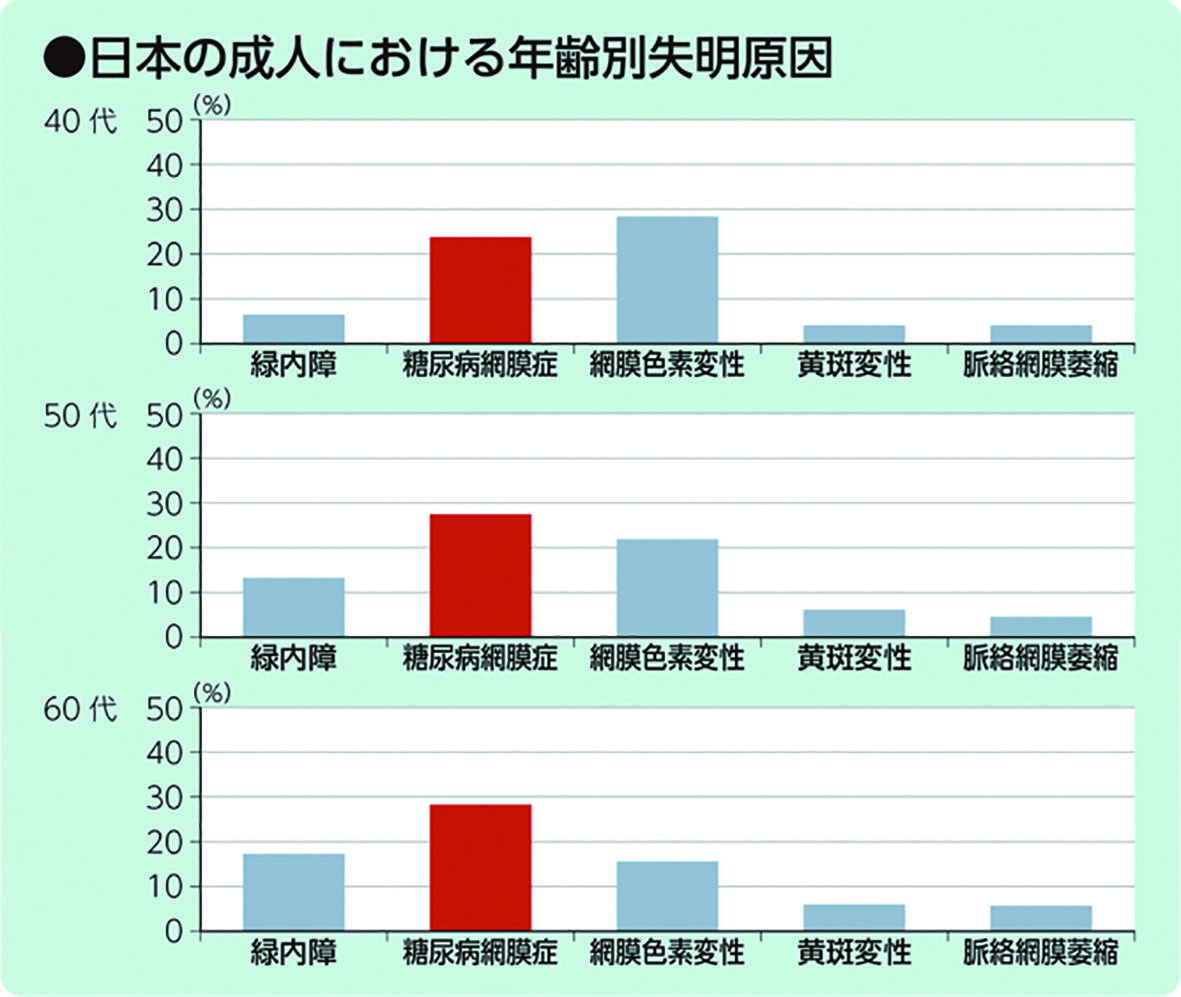
患者さんの約140万人は糖尿病網膜症にかかっていることが知られています。糖尿病網膜症は年間約3, 000人の失明を引き起こし、成人失明原因の第2位、50〜60代では第1位となっています。
糖尿病網膜症の進み方
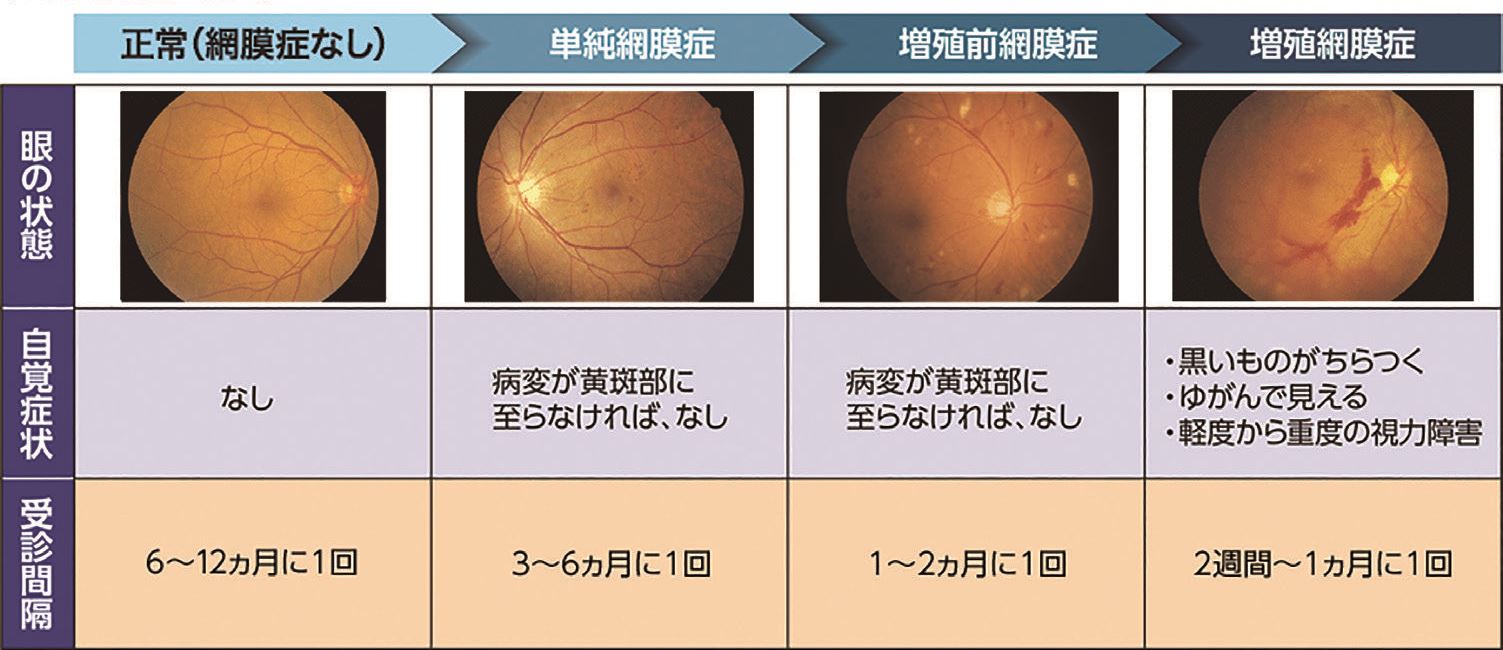
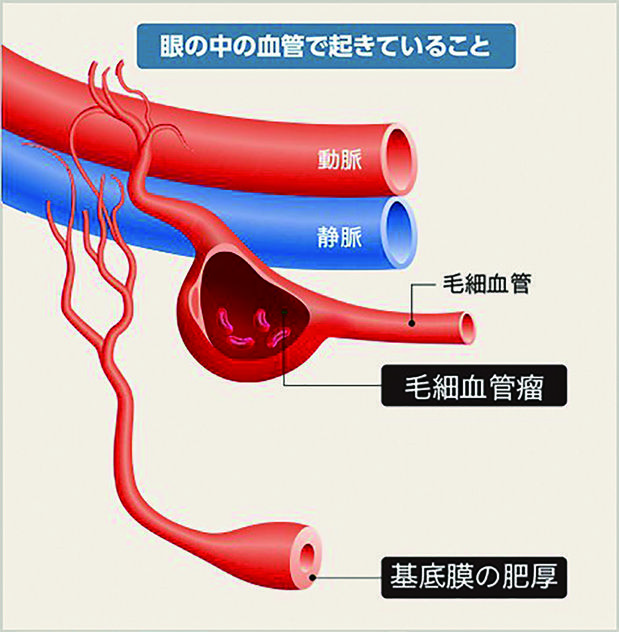
❶単純網膜症:高血糖に長期間さらされると網膜全体の血管が壊れて特に細い血管にコブ(毛細血管瘤)がで
きたり、出血(網膜出血)したりします。
また、壊れた血管から血液中の液体成分も漏れ出し、それに含まれるたんぱく質や脂肪などが網膜内に貯っ
て白く見えるようになります。(硬性白斑)
〈症状〉全くなし
〈検査〉3〜6カ月毎の眼底検査(注1)。必要なら蛍光眼底検査(注2)もします。
〈治療〉初期の単純網膜症なら血糖コントロールの改善で軽快することもあります。
❷増殖前網膜症:血管の壊れ方が進むと血管壁が厚くなって血管が狭くなったり詰まったり(血管閉塞)して
網膜の血流が悪くなり(虚血)、網膜は白くなって(軟性白斑)酸素や栄養が行き渡らなくなります。
〈症状〉ほとんどなし、黄斑部に浮腫(黄斑浮腫)が起こると著名な視力低下を認めます。
〈検査〉1〜2カ月ごとの眼底検査や必要に応じて蛍光眼底検査。
〈治療〉血糖コントロールの改善とともに虚血部分の網膜にレーザー光凝固(注3)を行い、増殖膜への進行を阻止します。黄斑浮腫に対しては、抗VEGF薬注射やレーザー光凝固、硝子体手術を行うことがあります。
❸増殖網膜症:網膜の壊れた血管の周囲が虚血になると、その場所に酸素や栄養を届けようとして新生血管と
呼ばれるもろくて、血液などが漏れやすい血管ができて増殖し始めます。この新生血管は網膜から垂直方向
に立ち上がって硝子体内で増殖することがあり、硝子体内で新生血管が破れると出血(硝子体出血)を起こ
します。さらに、硝子体内の新生血管から漏れ出た血液成分が刺激になって、新生血管と線維(すじ)でで
きた増殖膜と呼ばれる膜ができることがあります。この増殖膜が網膜と硝子体を強く結合するため、網膜を
引っ張って網膜が眼底から剥がれてしまうこともあります(牽引性網膜剥離)。
〈症状〉視力低下や飛蚊症。ただし、硝子体出血や網膜剥離が起きていなければこの段階でも症状がないこ
ともあります。
〈検査〉2週間〜1カ月毎の眼底検査。必要があれば超音波検査(注4)もします。
〈治療〉黄斑部を除く網膜全体に光凝固を行います(汎網膜光凝固)硝子体出血や網膜剥離が起きてし
まった場合は硝子体手術などで視力の回復をめざします。
糖尿病網膜症といわれたら
血糖コントロールに努めましょう糖尿病網膜症は高い血糖値が続くことによって起こ る糖尿病の合併症です。原因となる糖尿病を進行させないことが大切です。
定期的に眼科を受診しましょう自覚症状がなくても、目の中では異変が起きているかもしれません。病気の早期発見、早期治療によって重症化を防ぐことができます。
ご案内
 患者さんがご自身の眼の状態を把握し、前向きに治療に取り組んでいただくために日本糖尿病眼学会から『糖尿病眼手帳』が発行されています。眼科や内科での治療の内容や検査の結果を記載することができ、患者さんのメモとしてはもちろんのこと、眼科と内科の医師同士の情報交換にも役立ちます。『糖尿病眼手帳』を活用することで、あなたの眼とからだを守るチーム医療を実現します。
患者さんがご自身の眼の状態を把握し、前向きに治療に取り組んでいただくために日本糖尿病眼学会から『糖尿病眼手帳』が発行されています。眼科や内科での治療の内容や検査の結果を記載することができ、患者さんのメモとしてはもちろんのこと、眼科と内科の医師同士の情報交換にも役立ちます。『糖尿病眼手帳』を活用することで、あなたの眼とからだを守るチーム医療を実現します。
学会から無料で配布されていますので、かかりつけの眼科の先生にご相談ください。































